基礎知識腎臓病・透析に関わるすべての人の幸せのための じんラボ
腎臓と糖尿病 ― 糖尿病の合併症で、もっとも静かに進む腎臓病の話
2026.3.2
緑の文字の用語をクリックすると用語解説ページに移動するよ。
糖尿病と向き合いながら、毎日の生活や治療を続けている方は少なくありません。血糖値を意識し、食事に気を配り、定期的に通院している — その積み重ね自体が、とても素晴らしいことです。
ただ、糖尿病の合併症の中には、しっかり治療を続けて自己管理をしていても、自分では気づきにくいものがあります。 それが腎臓の病気(腎症)です。腎臓は、痛みや違和感といった分かりやすいサインを出さないまま、静かに変化していきます。だからこそ、今、あなたに知っておいてほしいことがあります。
もくじ
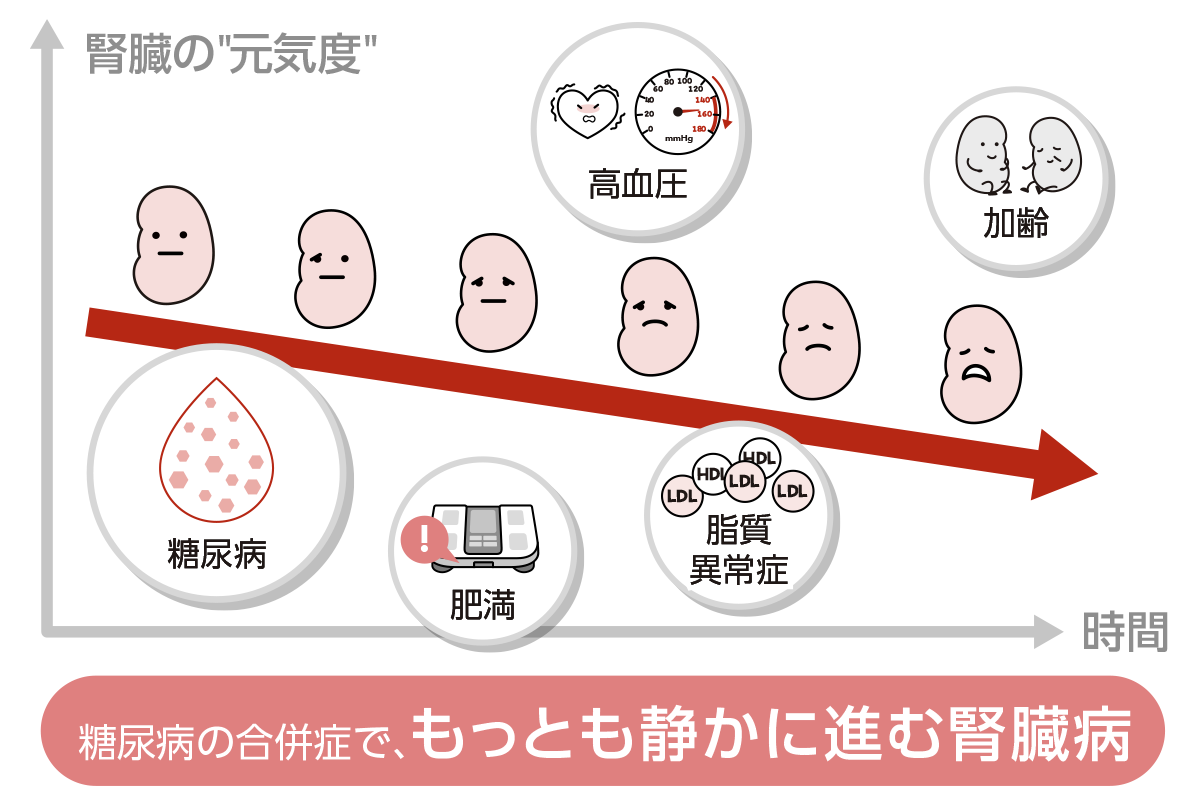
1. 糖尿病の合併症の中でも、症状が出ないまま進行しやすいのが腎臓の病気です
糖尿病には、さまざまな合併症があります。なかでも神経障害、目の病気(網膜症)、腎臓の病気(腎症)は「3大合併症」と呼ばれ、早い段階からの注意が必要です。そのほかにも、足の壊疽(えそ)、虚血性心疾患、脳卒中など、命や生活に直結する合併症が少なくありません。
糖尿病の主な合併症
これらの合併症に共通しているのは、発症するまで自覚症状がほとんどないことが多いという点です。ただし、「気づかれ方」には大きな違いがあります。進行は静かでも、発症のしかたが異なるのです。
例えば、足のトラブルであれば、冷感やしびれ、皮膚の色の変化など、目に見える変化として気づくことがあります。また、心筋梗塞や脳卒中は、発症した瞬間に強い症状が現れ、直ちに救急対応が必要になることが少なくありません。
静かに進んで、突然症状が出る合併症
一方、腎臓の合併症は性質が異なります。腎臓は、機能が低下し始めても、痛みや強い不調がほとんど出ません。日常生活の感覚は変わらないまま、水面下で少しずつ変化が進んでいきます。
腎臓の機能は、生活実感は変わらなくても
検査値だけが低下していく
その結果、腎臓の合併症は「発症しても、なお静かなまま進行し続ける」という特徴があります。症状がないこと自体が、気づくきっかけを奪ってしまうのです。だからこそ、腎臓だけは体感に頼るのではなく、検査結果で数字を見る必要があるのです。
2. 血糖の影響とは別に、腎臓の機能が低下することがあります
日本で透析が必要になる原因の第1位は糖尿病性腎症で、全体の約4割を占めています。これは、長いあいだ血糖値が高い状態が続くことで、腎臓の細い血管がダメージを受け、血液をろ過するフィルター(糸球体)が傷んでいく病気です。
「血糖コントロールはできているし、HbA1cも安定している」という手応えを感じている方ほど、腎臓を意識する機会は少ないかもしれません。もちろん、日々の管理は、全身の健康を守る土台です。
ただし現在は、糖尿病をもつ方の腎臓の障害は、血糖の影響だけでは説明できないケースも多いことがわかってきています。そのため最近は、より包括的な概念として 糖尿病関連腎臓病(DKD)という考え方も使われています。
糖尿病関連腎臓病(DKD)は、
血糖以外の要因も関わる腎障害の総称
腎臓の状態は、血糖値だけで決まるわけではありません。たとえば次のような要素が重なると、血糖コントロールがうまくいっていても腎臓に負担がかかることがあります。
- 高血圧が続いている
- 水分の摂取量が少なく、脱水気味になることがある
- 痛み止めなどの薬を継続的に使っている
- 加齢による自然な機能の低下
つまり、「血糖値が良い=腎臓も安心」ではないという点が、腎臓を考えるうえでの重要なポイントです。
3. 腎臓の機能が低下すると、糖尿病の治療にも影響します
腎臓は、糖尿病の治療や血糖コントロールとも深く関わっています。腎臓の機能が低下すると、次のような変化が起きることがあります。
- 薬が体に残りやすくなる
- 薬の効き方がこれまでと変わる
- 低血糖や高血糖が起こりやすくなる
その結果、「今までうまくいっていた治療や管理が、急に難しく感じる」という状況になることもあります。腎臓の変化は、糖尿病の管理そのものに影響するのです。
4. 検診で“腎臓チェック”していますか?
糖尿病がある方にとって、腎臓チェック(尿蛋白とeGFR)はとても重要です。
早期発見につなげる年に1回の検診
日本腎臓学会は、健康な方でも年に1回の定期検診を推奨しています。高血圧や糖尿病がある方は、腎臓への負担がかかりやすいリスクグループです。毎年検診を受けることで、過去の数値と比較して「いつから、どの程度のペースで低下しているか」も把握できます。
腎臓チェックで大切な2つの数値
腎臓を知る2つの大切な指標(数値)
健康診断などの検査項目のうち、腎臓のチェックは主に「尿蛋白」と「eGFR」の両方で行われます。
| 尿蛋白 | 腎臓のフィルターからたんぱく質が漏れ出した、腎臓のSOSサイン。 |
|---|---|
|
|
| eGFR | 日本語では推定糸球体濾過値という、腎臓の”元気度”、あるいは腎臓の残っている機能(%)を指す。血液検査の血清クレアチニン値などから計算する。 |
|
尿蛋白とeGFRを確認するには尿検査と血液検査が必要です。健診によっては尿検査が検査項目に含まれていない場合があります。そんな場合に尿検査をする方法を3つご紹介します。
1. 40歳以上75歳未満の医療保険加入者であれば「特定健診(メタボ健診)」を併用する
お住まいの市区町村から送られてくる「特定健診」の受診券を確認してください。特定健診には基本的に尿検査が含まれています。
2. かかりつけ医(内科・泌尿器科)で受診する
糖尿病がある方の場合は、より精度の高い尿アルブミン/クレアチニン比(UACR)に変更しても良いでしょう。
3. 薬局などで「尿検査キット」を購入する
あくまでもセルフチェックですので、できれば医療機関で受診しましょう。
なぜ、腎臓の機能の低下は早期発見が大切なの?
1. 腎臓は「再生しない」臓器だから
腎臓は一度壊れてしまうと、元の状態に戻りにくいです。そのため、機能の低下が見つかった時点で、残された機能をどう守るかが大切になります。早期発見は、「これ以上悪くしない」ためのスタートラインです。
2. 症状が出た時には手遅れになりやすいから
腎臓は悪化しても、かなり進行するまで目立った症状が現れません。症状が出たときにはすでに病状が進み、透析などの治療が必要になるケースがほとんどです。
3. 脳卒中や心臓病のリスクを避けるため
腎臓の機能が低下すると、全身の動脈硬化が進行しやすくなります。その結果、腎臓だけでなく、脳卒中や心臓病などの重大な病気を引き起こすリスクも高まるため、早期の治療が重要です。
4. 適切な介入で進行を遅らせることができるから
CKDの早期段階であれば、食事療法や薬によって病気の進行を緩やかにし、腎臓の機能を維持できる可能性が高くなります。
5. もしCKDと診断されたら
糖尿病に合併する腎臓病は、気づきにくいゆえに進行しやすいという側面があります。しかしその一方で、糖尿病と同様に日々の暮らしの工夫と適切な通院によって、その機能を長く保つことは十分に可能です。たとえCKDと診断されても、早めに情報を集め、相談できる場所を整えておくことで、安心して次の一歩を踏み出すことができます。
必要以上に怖がらず、「焦らず、慌てず、放置せず」の姿勢が大切です。
本記事はBoehringer Grant ‘Connections’の助成を受けて作成しました。
参考
- 一般社団法人 日本腎臓学会『CKD診療ガイド2024』(2026/3アクセス)
- 一般社団法人 日本腎臓学会『患者さんとご家族のためのCKD療養ガイド2024』(2026/3アクセス)
- 一般社団法人日本糖尿病学会『糖尿病診療ガイドライン2024』(2026/2アクセス)
- 一般社団法人日本老年医学会、一般社団法人日本糖尿病学会『高齢者糖尿病診療ガイドライン2023』(2026/2アクセス)





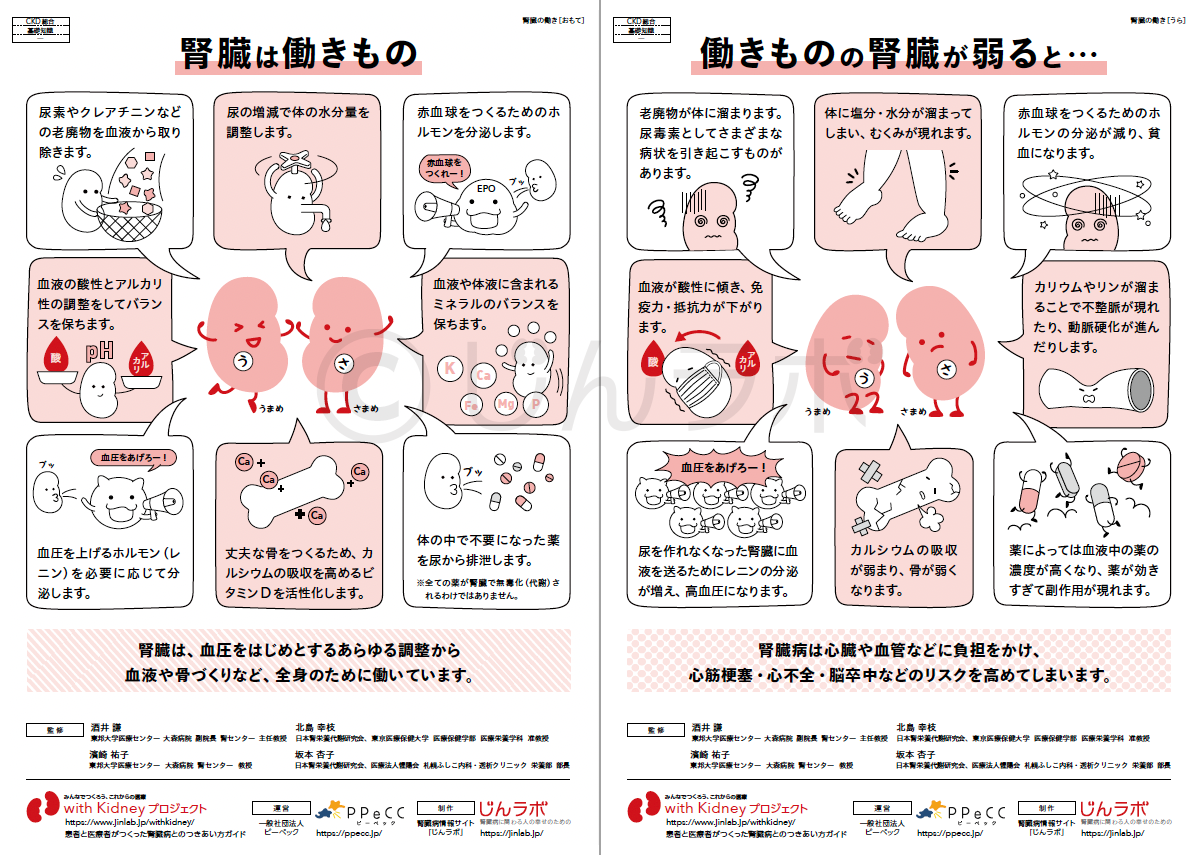 腎臓のはたらき
腎臓のはたらき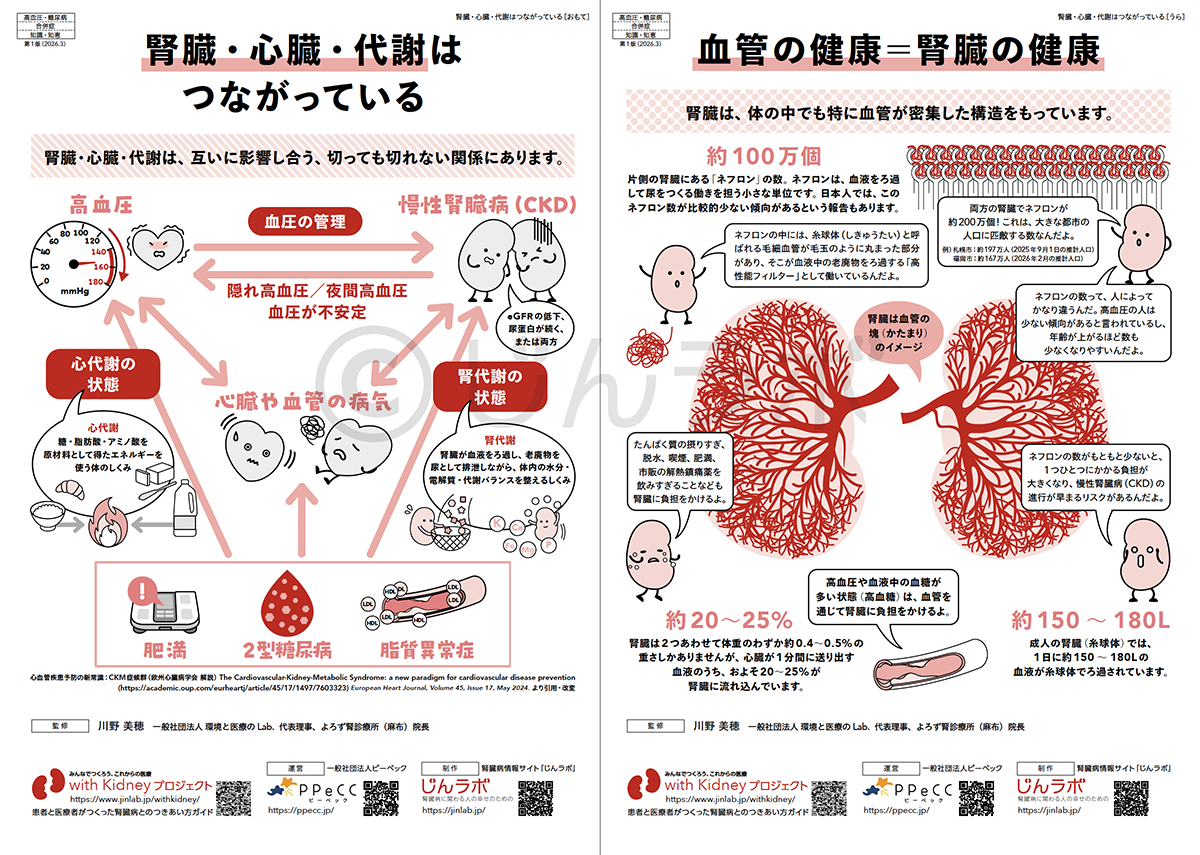 腎臓・心臓・代謝はつながっている
腎臓・心臓・代謝はつながっている CKDと高血圧/糖尿病
CKDと高血圧/糖尿病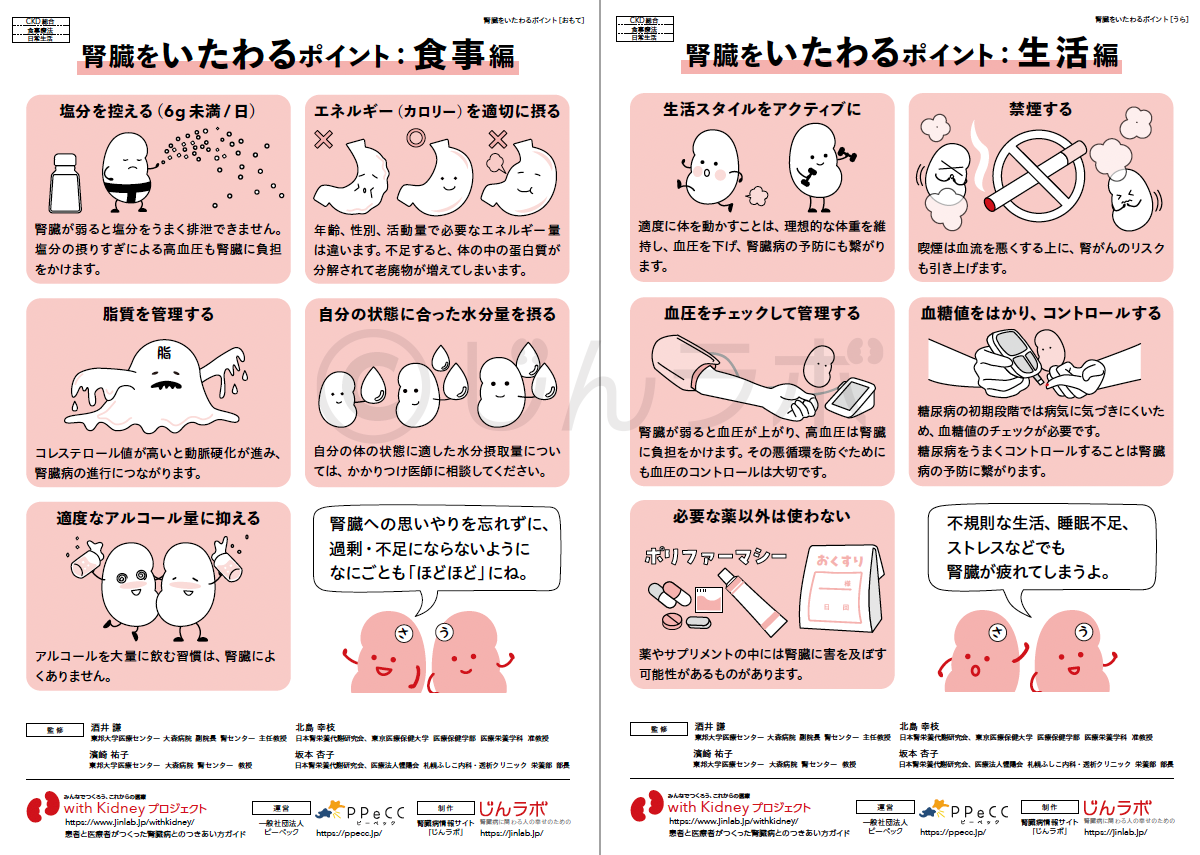 腎臓をいたわるポイント
腎臓をいたわるポイント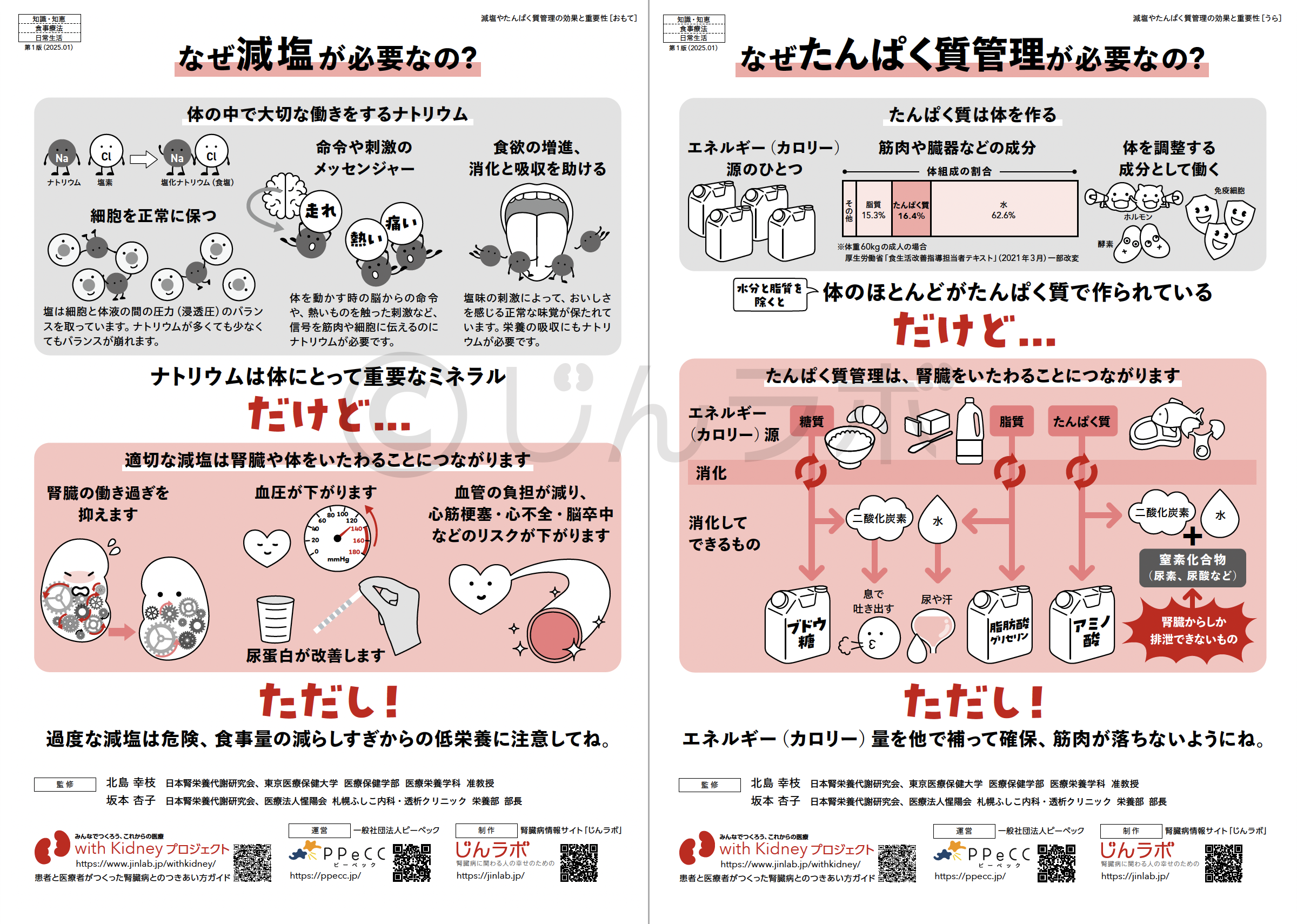 減塩やたんぱく質管理の効果と重要性
減塩やたんぱく質管理の効果と重要性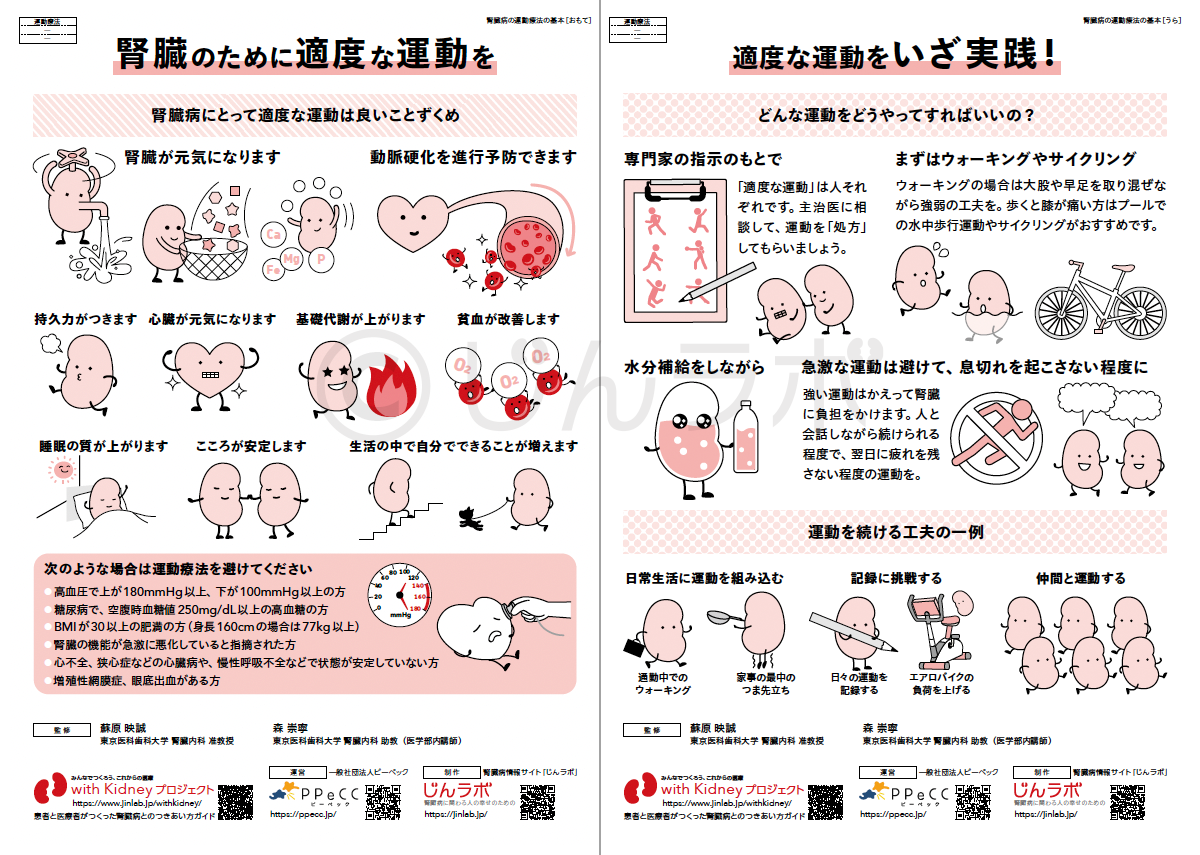 腎臓の運動療法の基本
腎臓の運動療法の基本 CKDとこころの健康
CKDとこころの健康